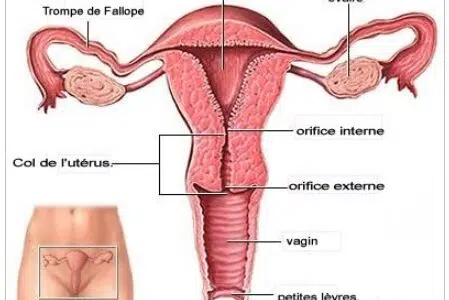
Grâce à des études effectuées sur les dernières années, il a été possible d’établir un lien entre les papillomavirus humains, qui est un virus transmissible sexuellement, et le cancer du col de l’utérus. Il a été révélé que la majorité des cancers du col de l’utérus étaient dus à ce virus.
Les lésions précancéreuses provoquées par les papillomavirus humains seraient donc à l’origine du développement de ce type de cancer.
A lire aussi : Comment enlever de façons naturelles les vers intestinaux ?
Plan de l'article
Zoom sur les papillomavirus humains
Il existe généralement deux types de papillomavirus humains. Le premier type de virus agresse la peau, tandis que l’autre s’en prend aux muqueuses. Parfois, il s’agit de lésions bénignes qui se manifestent par des verrues au niveau des mains ou de la voûte plantaire. D’autres fois, ces lésions se développent, et provoquent le cancer du col de l’utérus.
Les majeures parties de ces lésions ne présentent pas de réel danger pour la santé de la personne infectée. Lorsque les lésions commencent à devenir dysplasiques, elles évoluent rapidement pour se transformer en cancer. Cela n’arrive toutefois que lorsque les lésions ne sont pas traitées médicalement. Le cancer provoqué par ces virus provoque la mort de près de 258 000 personnes à travers le monde chaque année.
A lire aussi : Quelles sont les garanties offertes par l’assurance habitation pour étudiants ?
En France, le nombre de décès s’élève annuellement à 1 000. Dans 80 à 100% des cas de cancer du col de l’utérus, les papillomavirus sont présents. Les femmes qui ne sont pas porteuses du virus ne présentent que peu ou pas de risques de développer cette maladie.
En tout, il y a près de 120 génotypes de papillomavirus humains. Ces génotypes ne possèdent pas tous un pouvoir cancérigène semblable. Le type 16 est sans aucun doute celui qui fait le plus de ravages en Europe. On le retrouve régulièrement dans plus de la moitié des cas de cancer du col. Dans près de 20 % des cas, les types de ce virus oncogène sont le HPV18 (20 % des cas). Plus rarement il peut s’agir soit du HPV31, soit du HPV33, ou encore du HPV35.
Il serait toutefois erroné d’affirmer que ces génotypes représentent moins de dangers pour le col de l’utérus. Il semblerait que les agents responsables ne soient pas les mêmes dans tous les pays. En Colombie, c’est le génotype HPV45 qui est le plus présent dans les cas de dysplasie du col de l’utérus. Les variables géographiques influent donc beaucoup sur le génotype le plus actif et le plus dangereux.
Les papillomavirus que l’on rencontre généralement en Europe connaissent des variantes en Asie et en Afrique. D’après certaines études, ces variantes seraient beaucoup plus résistantes et difficilement traitables. Pour cette raison, ils seraient moins susceptibles d’être éliminés par l’organisme infecté. Si ce constat reste fortement controversé, il est heureux de constater que les lésions du col de l’utérus ne se transforment pas obligatoirement en cancer.
Une infection courante
Il est fréquent que les jeunes femmes soient infectées par ce virus. La plupart du temps, l’infection régresse de manière spontanée. En effet, il est avéré que plus de la moitié des femmes ont été d’une façon ou d’une autre exposées à ce virus. Les papillomavirus ont été détectés chez un tiers des femmes de moins de 30 ans, contre un dixième pour celles au-delà de cet âge. 5 ans après le début des activités sexuelles, le risque d’infection se situe à 50 %. Au milieu de la quarantaine, le taux du risque est réduit à moins de 10 %.
Une infection par un papillomavirus humain est la plupart du temps sans risque même si le virus est oncogène. L’organisme féminin réussit le plus souvent à éliminer les virus au bout de quelques mois ou au bout d’une année, selon les cas.
Jusqu’à présent les facteurs qui font disparaitre l’infection restent inconnus. Il en est de même pour les facteurs qui seraient susceptibles de le faire évoluer en cancer. Il est cependant supposé que plus le virus est ancien, plus il y aura de chance qu’il mute. Il est en effet pris pour acquis que c’est la persistance de l’infection qui détermine l’apparition des anomalies au niveau des cellules qui sont les marqueurs les plus importants d’une tumeur.
Une fois dans l’organisme, les papillomavirus humains oncogènes peuvent interférer avec la physionomie et le génome de son hôte, et commencent à les modifier. Des chercheurs venant de l’Institut Pasteur ont remarqué que deux protéines, la E6 et la E7, avaient la faculté de modifier la physiologie de cellules hôtes. Cela entrainait par la suite le processus cancérigène, tandis que la protéine E2, qui est anti-oncogène, avait une action inverse.
La E6 et la E7 des papillomavirus humains à hauts risques précipitent la multiplication des cellules, et ne permettent pas de constater les différences épithéliales. En revanche, la protéine E2 provenant de ces mêmes virus freine la multiplication et entraine la mort plus ou moins rapide des cellules.
Il semblerait que ce soit les perturbations constatées au niveau de la balance entre deux effets autant contraires qui déclencheraient le cancer. L’explication serait que les différences entre ces deux protéines diamétralement opposées soient un facteur du cancer du col à ne pas négliger.
Selon d’autres travaux, les papillomavirus humains seraient également à l’origine d’autres cancers tels que celui de l’estomac, de la prostate, de la peau ou encore de l’œsophage. Cette affirmation se base sur le fait que sur des cas de cancers de la peau provoqués par le soleil, l’organisme du patient présente un taux incroyablement élevé de papillomavirus humains. Il est impossible à ce jour de déterminer avec exactitude s’il y a réellement un lien entre ces deux éléments. Néanmoins, les scientifiques soupçonnent ce virus d’y être pour quelque chose. Il reste donc à déterminer le rôle véritable des papillomavirus dans le développement de ces types de cancer.
Augmentation du risque avec les partenaires
À chaque rapport, les risques d’être infecté par des papillomavirus se trouvent augmentés. Un suivi a été effectué auprès de près de 600 femmes âgées de 13 à 21 ans. Ces femmes s’étaient présentées dans des centres de planning familiaux, et ont été suivies par des scientifiques de l’université de Californie. Les résultats de leurs études révèlent que plus de 50 % des femmes sexuellement actives pourraient attraper le virus sur une durée de 3 ans. À chaque rapport, le risque d’attraper des papillomavirus humains était multiplié par dix.
Cette enquête a mis à jour plusieurs autres facteurs d’infection. Si le comportement sexuel est le plus important, avoir des antécédents d’infections sexuelles, notamment d’herpès ou de condylomes, augmentait considérablement la possibilité d’infection. Les femmes qui prennent des contraceptifs oraux auront par contre deux fois moins de chance d’attraper ces virus. La partie la plus intéressante de cette étude est la réévaluation des possibles liens entre l’infection et l’apparition du cancer du col de l’utérus.
Le développement des cellules dans le col de l’utérus qu’entraine cette infection est appelée « Low-grade squamous intraepithelial lesions – LSIL est généralement bénigne, car elle ne présente pas de danger réel pour le col de l’utérus. Seulement, il peut arriver que ce développement des cellules soit la première étape vers un développement cancéreux.
L’étude provenant des États-Unis dirige vers la supposition que les risques de HPV et de lésions cellulaires au niveau du col soient distinctifs. En effet, la date d’infection par papillomavirus humains peut être déterminante pour le risque de LSIL, et devient de plus en plus significative passée une période de un an.
La consommation de tabac est un facteur de risque d’infection assez important. Il reste toutefois à déterminer dans quelle mesure le tabagisme favorise l’inoculation des papillomavirus humains.
Il est juste d’affirmer que les papillomavirus humains soient un facteur non négligeable de développement des lésions entrainant parfois les cancers du col de l’utérus. Pourtant, il n’est pas encore possible d’affirmer que cette infection au HPV soit suffisante pour provoquer la dysplasie, car dans de nombreux cas, une infection aux papillomavirus humains de nature oncogène ne provoque aucun signe de cancer du col de l’utérus.
L’élimination des virus sur une période de 13 mois semble être un facteur déterminant dans l’interaction des protéines du virus avec l’organisme et la muqueuse du col de l’utérus. Les rares cas où le cancer est diagnostiqué, le seul lien avec les papillomavirus est la présence en grand nombre de ces derniers dans l’organisme. Si les protéines oncogènes du virus agissaient bel et bien les la muqueuse et les parois internes, cela pourrait effectivement prouver les liens entre le virus et les différents cancers touchant les organes internes.
Toutefois, rien n’est encore certain et les scientifiques préfèrent rester prudents dans leurs affirmations. La seule chose réellement significative que l’on peut retenir, c’est la diminution des risques d’infection grâce à la prise de contraceptifs oraux. Cette affirmation pourrait constituer un moyen de prévenir les infections, et ainsi diminuer le risque de développer peut-être un cancer du col de l’utérus. Il reste également à découvrir s’il y a d’autres facteurs de risques qui pourraient favoriser les changements au niveau des cellules en cas d’infection par papillomavirus humains.
Les symptômes et complications possibles
Le papillomavirus humain est une maladie sexuellement transmissible qui peut être très dangereuse. Malheureusement, il existe des dizaines de types différents de HPV et le plus souvent, les infections sont asymptomatiques.
Certains symptômes peuvent apparaître chez certains patients atteints d’un papillomavirus humain oncogène. Ces derniers sont appelés ‘symptômes cliniques‘ ou encore ‘signaux d’alarme’. Parmi ces derniers, on retrouve notamment des lésions anormales sur la peau et les muqueuses ainsi que des verrues génitales.
Les verrues génitales se présentent sous la forme de petites bosses charnues qui apparaissent dans la zone génitale externe (vulve, vagin, anus). Souvent indolores, elles peuvent néanmoins entraîner un certain inconfort physique ou psychologique. Les femmes infectées par le HPV pourraient aussi remarquer un changement dans leur flux menstruel ou avoir du sang après une relation sexuelle si elles ont développé une lésion cervicale sévère.
Chez certains patients présentant un système immunitaire affaibli en revanche, les conséquences peuvent être dramatiques. Effectivement, ces personnes peuvent développer ce qu’on appelle communément un cancer lié au papillomavirus humain. Ce dernier est généralement observé au niveau du col de l’utérus, mais il peut aussi toucher d’autres zones comme les régions anales ou la gorge.
Vous devez faire des examens réguliers chez le gynécologue et/ou le dermatologue pour dépister précocement tout signe d’infection. Un frottis cervico-utérin tous les trois ans est recommandé afin de détecter une éventuelle infection plus tôt.
Notons que la plupart des cas de cancer du col sont dus à divers types oncogènes de virus HPV. C’est pourquoi la vaccination contre le papillomavirus humain représente aujourd’hui un enjeu majeur dans la prévention des cancers liés au HPV. Les vaccins disponibles protègent généralement contre deux (Cervarix) ou neuf (Gardasil) souches oncogènes. Vous devez recevoir ce vaccin entre 11 et 14 ans, ce qui s’avère très efficace sur ces groupes précoces. Mais les femmes jusqu’à l’âge de 26 ans peuvent aussi se faire vacciner avec un taux d’efficacité légèrement moindre selon leur âge.
Les moyens de prévention et de traitement disponibles
Le papillomavirus humain est une maladie sexuellement transmissible qui peut être très dangereuse et il existe des dizaines de types différents de HPV. Toutefois, la bonne nouvelle est qu’il existe des moyens efficaces pour prévenir et traiter le HPV.
La méthode la plus connue pour se protéger contre le virus reste sans aucun doute l’utilisation du préservatif pendant les rapports sexuels. Bien que cela ne soit pas fiable à 100%, cette pratique permet toutefois de réduire considérablement les risques d’infection.
Pensez à bien réaliser une surveillance régulière afin de détecter toute infection par le papillomavirus humain dès son apparition. L’utilisation du préservatif offre aussi une protection supplémentaire lors des rapports sexuels, tandis que la vaccination reste à ce jour le moyen le plus efficace pour prévenir cette maladie sexuellement transmissible dangereuse.